Avaskulárna nekróza hlavice stehennej kosti, známa tiež ako osteonekróza alebo aseptická nekróza kosti, predstavuje vážny stav, pri ktorom dochádza k odumieraniu kostného tkaniva v dôsledku narušeného prekrvenia. Tento proces vedie k postupnému rozpadu hlavice stehennej kosti a narušeniu funkcie celého bedrového kĺbu. Pochopenie mechanizmov vzniku, včasná diagnostika a adekvátna liečba sú kľúčové pre zachovanie vlastného kĺbu a minimalizáciu progresie ochorenia.
Čo je avaskulárna nekróza a ako vzniká?
Avaskulárna nekróza (AVN) je stav, pri ktorom dôjde k poruche cievneho zásobenia kosti. Nedostatočný prísun kyslíka a živín vedie k odumieraniu kostných buniek, oslabeniu štruktúry a postupnému kolapsu postihnutej časti kosti. Ak proces prebieha v oblasti kĺbovej hlavice, ako je to najčastejšie pri hlavici stehennej kosti, zlyháva aj kĺbová chrupavka a rýchlo sa rozvíja sekundárna artróza.
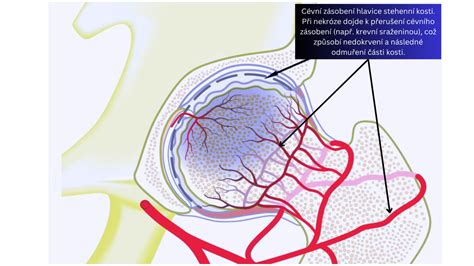
Mechanizmus vzniku AVN je multifaktoriálny. Spolupodieľa sa na ňom porucha mikrocirkulácie kostnej drene a kosti. Samotná príčina poruchy mikrocirkulácie nemusí byť vždy známa, no existujú silne zdokumentované rizikové faktory:
- Vysoké a dlhodobé dávky glukokortikoidov: Lieky ako prednison, či už systémovo alebo v opakovaných pulzoch, zvyšujú tuk v dreni, menia lipidový metabolizmus a podporujú vznik mikrotrombóz.
- Nadmerný príjem alkoholu: Dlhodobá konzumácia väčšieho množstva alkoholu denne môže viesť k podobným zmenám lipidov, hypertrofii adipocytov a zníženej osteogenéze.
- Trauma: Luxácia alebo zlomenina v blízkosti kĺbovej hlavice môže priamo poškodiť prívodné cievy.
- Autoimunitné a systémové ochorenia: Stavy ako systémový lupus, antifosfolipidový syndróm, hemoglobinopatie, poruchy krvnej zrážanlivosti, dekompresná choroba, stavy po transplantáciách či metabolické dyslipidémie zvyšujú tendenciu k mikrotrombóze alebo zhoršujú lokálnu mikrocirkuláciu.
- Iatrogénne príčiny: AVN môže vzniknúť ako komplikácia zdravotníckej intervencie, napríklad po podávaní kortikoidov, násilnej repozícii zlomenín a luxácií, alebo hemodialýze.
- Hlbinné potápanie a práca v baniach: Tieto aktivity sú spojené s rizikom dekompresnej choroby.
U časti pacientov je osteonekróza idiopatická, teda bez jasnej vyvolávajúcej príčiny. Aj vtedy platí, že skorý záchyt rozhoduje o prognóze.
Príznaky a progresia ochorenia podľa štádií
V raných štádiách sa pacienti často sťažujú na námahovú bolesť, typicky v slabinách pri bedrovom kĺbe, v ramene či kolene, a na stuhnutosť. Bolesť môže vystreľovať do stehna, kolena alebo sedacej oblasti. Časté sú nočné bolesti a „štartovacia“ bolesť po sedení. Pri postupujúcej deštrukcii kosti sa objaví krívanie, obmedzenie rozsahu pohybu a neskôr nepretržitá bolesť aj v pokoji.
Na orientáciu závažnosti sa používajú klasifikácie ako Ficat-Arlet a ARCO (Association Research Circulation Osseous).
Ficat-Arlet:
- I. štádium: RTG normálny, MRI pozitívna (edém, ložisko nekrózy).
- II. štádium: Skleróza/cysty bez kolapsu.
- III. štádium: Subchondrálna prasklina, začínajúci kolaps.
- IV. štádium: Pokročilý kolaps a sekundárna artróza.
ARCO 2019: Modernizovaná verzia precizuje rozsah a lokalizáciu ložiska (aj podľa MRI) a pomáha vyberať zachovávajúce vs. náhradové zákroky. V praxi sa sleduje veľkosť lézie, jej poloha voči nosnej zóne a prítomnosť kolapsu.
Klinicky platí: pred kolapsom hlavice sú najväčšie šance na záchranu vlastného kĺbu pomocou zákrokov ako core decompression alebo štepy. Po kolapse sa rýchlo rozvíja artróza a často je potrebná náhrada kĺbu.
Diagnostika: Kľúč k včasnému zásahu
Diagnostika AVN zahŕňa klinické vyšetrenie, zobrazovacie metódy a laboratórne testy.
- Klinika: Anamnéza rizikových faktorov (kortikoidy, alkohol, trauma, autoimunitné ochorenia), povaha bolesti (námahová → pokojová), hodnotenie chôdze a rozsahu pohybu.
- Zobrazovanie:
- RTG: Je vhodný prvý krok. Môže byť normálny v skorých štádiách, neskôr ukáže sklerózu, cysty a typický „crescent sign“ pred kolapsom.
- MRI: Bez kontrastu je najcitlivejšia a najšpecifickejšia metóda. Zachytí edém drene a ložiská nekrózy ešte pred zmenami na RTG. Presne zhodnotí veľkosť a polohu lézie, čo je kľúčové pre voľbu liečby.
- CT: Pomáha pri plánovaní operácie a posúdení jemného subchondrálneho kolapsu.
- Scintigrafia: Je alternatíva pri nedostupnosti MRI.
- Laboratórium: Neexistuje špecifický „test na osteonekrózu“. Krvné testy slúžia na hľadanie príčiny a diferenciálnu diagnostiku - lipidový profil, koagulačné poruchy (trombofílie), autoimunitné markery (ANA, antifosfolipidové protilátky), metabolické ochorenia a prípadne hemoglobinopatie.
Liečba: Od konzervatívnych metód po pokročilé chirurgické techniky
Cieľom liečby AVN je utlmiť bolesť, zastaviť progresiu a, ak je to možné, zachovať vlastný kĺb.
Konzervatívna liečba
Konzervatívna liečba zahŕňa odľahčenie postihnutej končatiny (barly, úprava záťaže), podávanie nesteroidných protizápalových liekov (NSAID) a fyzioterapiu. Tieto metódy môžu zmierniť bolesť, ale samy o sebe neobnovia prietok krvi do nekrózneho ložiska. Dôležitá je aj úprava rizikových faktorov: obmedzenie/ukončenie konzumácie alkoholu, racionálne používanie kortikoidov, liečba dyslipidémií. Farmakoterapia (napr. bisfosfonáty, statíny, antikoagulanciá) má rozporuplné dôkazy a môže byť zvážená individuálne v skorých fázach, no nenahrádza včasnú chirurgiu pri hrozbe kolapsu.
Chirurgická liečba - postupy zachovávajúce kĺb
Pre pacientov v skorých štádiách bez kolapsu hlavice sú preferované zachovávajúce zákroky.
- Core decompression (odľahčovacia dekompresia kosti): Vŕtaním jedného alebo viacerých kanálov do hlavice sa zníži vnútrokostný tlak, podporí sa revaskularizácia a hojenie. Ide o štandardný postup, často v kombinácii s autológnymi štepmi (kostná dreň/BMAC) alebo syntetickými štepnými materiálmi. Tieto kombinácie zvyšujú úspešnosť a môžu oddialiť alebo znížiť potrebu totálnej endoprotézy. V rámci tejto metódy sa do navŕtaných kanálov implantuje živý kostný štep, alebo sa do nich injekčne aplikujú mezenchymálne kmeňové bunky získané z tukovej tkaniva pacienta, s cieľom podporiť regeneráciu. Štúdia na 52-ročnom pacientovi ukázala po takomto zákroku a aplikácii kmeňových buniek významné zlepšenie stavu kosti na MRI, nárast Harris Hip Score z 42 na 92 po troch mesiacoch, ako aj zmiernenie bolestí a zlepšenie pohyblivosti kĺbu.
Core decompression (Hip Avascular necrosis)
- Vaskularizovaný fibulárny štep: Preneosenie segmentu ihlice s vlastnými cievami do hlavice. Je vhodný u mladších pacientov s väčšími léziami, keď chceme maximalizovať šancu na zahojenie bez náhrady kĺbu. Technicky náročný, ale v skúsených rukách prináša dobré výsledky.
- Osteotómie: Preklopením osi sa presunie záťaž mimo postihnutú zónu. Vhodné pre vybrané prípady s dobre definovanými ložiskami a zachovaným tvarom hlavice.
- Artroskopicky asistované techniky: U včasných štádií možno spojiť dekompresiu s ošetrením labra alebo chrupavky. Existujú dôkazy o znížení rizika kolapsu a neskoršej konverzie na totálnu endoprotézu (TEP) v porovnaní so samotnou dekompresiou.
Náhradové výkony
Totálna endoprotéza kĺbu (TEP) je metódou voľby pri kolapse hlavice a rozvinutej artróze so silnou bolesťou a funkčným obmedzením. Moderné implantáty poskytujú výbornú úľavu od bolesti a návrat k bežným aktivitám. U mladších pacientov však treba počítať s pravdepodobnou výmenou v budúcnosti.
Voľba postupu závisí od štádia ochorenia (Ficat/ARCO), veľkosti a polohy lézie, veku a nárokov pacienta, príčin a súbežných ochorení. Pri ARCO I-II sa preferujú zachovávajúce zákroky, pri ARCO III-IV často vedú k najlepšiemu výsledku náhradové výkony.
Prognóza, rehabilitácia a návrat k aktivitám
Najsilnejším prognostickým faktorom je štádium ochorenia pri stanovení diagnózy. Malé, periférne ložiská bez kolapsu majú vysokú šancu na stabilizáciu po dekompresii ± štepe. Veľké ložiská v nosnej zóne a nález „crescent sign“/kolapsu rýchlo smerujú k artróze. Včasná diagnostika preto môže rozhodnúť o tom, či pacient zostane s vlastným kĺbom, alebo skončí s endoprotézou.
Rehabilitácia po zachovávajúcich výkonoch spravidla zahŕňa obdobie čiastočného zaťažovania (barly) s postupnou progresiou, cielené cvičenia rozsahu pohybu a svalovej sily a postupný návrat k aktivitám podľa hojenia na kontrolných MRI/RTG. Po TEP je možné skoré vertikalizovanie s fyzioterapeutom a návrat k nízkodynamickým športom po zvládnutí stability a sily. Konkrétny protokol vždy individualizuje operatér a fyzioterapeut podľa nálezu.
Kedy vyhľadať lekársku pomoc?
Je dôležité vyhľadať lekársku pomoc, ak máte:
- Pretrvávajúcu bolesť bedra, ramena alebo kolena, ktorá neustupuje po odpočinku.
- Dlhodobú alebo nedávnu užívanie vysokých dávok kortikoidov.
- Dlhodobú konzumáciu väčšieho množstva alkoholu.
- Prekonaný úraz v oblasti kĺbu (luxácia, zlomenina).
- Systémové ochorenie s rizikom mikrotrombóz (napr. SLE, antifosfolipidový syndróm).
Objednajte sa na komplexné ortopedické vyšetrenie vrátane cielenej zobrazovacej diagnostiky (RTG, MRI bedra/ramena podľa indikácie). Čím skôr prídete, tým vyššia je šanca na liečbu, ktorá zachová váš vlastný kĺb.
Osteonekróza je vážnym ochorením, ktoré si vyžaduje včasnú diagnostiku a komplexnú liečbu. Moderné chirurgické techniky v kombinácii s regeneračnou medicínou, ako je aplikácia kmeňových buniek, prinášajú nové nádeje pre pacientov v snahe zachovať funkčnosť ich kĺbov a zlepšiť kvalitu života.
tags: #nekrozy #hlavice #stehnovej #kosti #rekonstrukcia