Počas celého tehotenstva je nevyhnutné priebežne sledovať zdravotný stav budúcej mamičky a správny vývoj plodu. Tento proces zahŕňa sériu pravidelných prehliadok, ktorých primárnym cieľom je zabezpečiť bezproblémový priebeh tehotenstva a včas detegovať akékoľvek potenciálne škodlivé faktory. V súčasnosti je za najefektívnejšiu a najbezpečnejšiu z dostupných skríningových stratégií považovaný komplexný prenatálny skríning. Tento skríning predstavuje súbor vyšetrení v tehotenstve, ktorých hlavným účelom je odhaliť možné postihnutie plodu.
Princípy prenatálneho skríningu
Pre výpočet rizika genetických a vývojových abnormalít plodu sa pri prenatálnom skríningu sleduje kombinácia viacerých faktorov. Medzi kľúčové patria: vek matky, biochemické parametre (ako PAPP-A, voľná beta-hCG, AFP, uE3) a ultrazvukový marker NT (Nuchal Translucency, čiže šijové prejasnenie). Šijové prejasnenie je považované za veľmi presný a citlivý ultrazvukový marker pre výpočet rizika Downovho syndrómu u plodu.
Plod a placenta počas tehotenstva produkujú viaceré špecifické látky, ktoré sa v rámci skríningu merajú v materskom sére. Najčastejšie vyšetrované biochemické markery zahŕňajú:
- PAPP-A (špecifický tehotenský proteín A): Jeho hladina v prvom a na začiatku druhého trimestra tehotenstva je dôležitým ukazovateľom. Nízka hladina PAPP-A môže naznačovať zvýšené riziko postihnutia plodu Downovým syndrómom.
- AFP (alfafetoproteín): Tento proteín je dôležitým ukazovateľom možných genetických alebo anatomických vývojových chýb plodu.
- voľná beta-hCG (voľná beta-podjednotka ľudského choriového gonadotropínu): Spolu s PAPP-A tvorí základ prvotrimestrálneho skríningu. Zvýšená alebo znížená hladina môže signalizovať určité riziká.
- uE3 (nekonjugovaný estriol): Často sa vyšetruje v druhom trimestri ako súčasť triple testu. Jeho nízka hladina môže byť spojená s niektorými vývojovými chybami.
Gynekológ obvykle vykoná odber krvi na PAPP-A a voľnú beta-hCG v období medzi 10. až 13. týždňom tehotenstva. Súčasne sa v období medzi 11. až 13. týždňom, ideálne v 12. týždni, vykonáva ultrazvukové vyšetrenie na posúdenie sonomorfológie plodu a meranie šijového prejasnenia (NT). Druhá vzorka krvi na AFP a uE3 sa zvyčajne odoberá v období medzi 14. až 15. týždňom tehotenstva, ako súčasť tzv. triple testu.
Interpretácia výsledkov a možné nepresnosti
Je dôležité zdôrazniť, že pozitívny výsledok skríningu na riziko Downovho syndrómu automaticky neznamená, že plod je postihnutý. Takýto výsledok je len signálom na podrobné konzultovanie s lekárom, prípadne na nové posúdenie správnosti použitých údajov a na ponuku špecializovaných diagnostických vyšetrení. Ak sa tehotná žena po genetickom vyšetrení a konzultácii rozhodne pre invazívne vyšetrenie, ako je napríklad amniocentéza (odber plodovej vody), musí byť plne oboznámená aj o samotných rizikách tohto zákroku.
Paradoxne, pozitívny výsledok skríningu na Downov syndróm sa môže vyskytnúť aj pri úplne zdravom plode z rôznych, niekedy neznámych dôvodov. Na druhej strane, negatívny výsledok nezaručuje, že plod nemôže mať vývojovú chybu. Ani ultrazvukové vyšetrenie nie je schopné odhaliť všetky morfologické chyby plodu. Dokonca ani vyšetrenie krvi matky nedokáže vždy stopercentne identifikovať plod s Downovým syndrómom alebo inou chromozómovou anomáliou. Ani najmodernejšie a najefektívnejšie skríningové stratégie nedokážu zachytiť tieto syndrómy na 100 %.
Existuje aj množstvo iných vývojových chýb a ochorení plodu, ktoré sa v súčasnosti nedajú zachytiť dostupnými vyšetreniami. Pri určitom percente tehotenstiev ani prenatálny skríning nezistí vývojovú chybu plodu, a preto sa nepodniknú ďalšie špecializované vyšetrenia. Z tohto dôvodu je mimoriadne dôležité absolvovať čo najkvalitnejší prenatálny skríning a zároveň kvalitné ultrazvukové vyšetrenie plodu v druhom trimestri.
Faktory ovplyvňujúce presnosť skríningu
Pre prenatálny skríning platí, že čím väčší počet markerov sa u tehotných žien vyšetruje, tým je skríning bezpečnejší, presnejší a efektívnejší. Cieľom je vypočítanie individualizovaného rizika, čo je pravdepodobnosť, že plod môže mať vrodenú vývojovú alebo chromozómovú chybu. Toto riziko sa týka približne jedného z 200 plodov. Riziká vzniku vrodených vývojových porúch sa zvyšujú s vekom matky, ale dôležité sú aj mnohé iné faktory, ako napríklad:
- Ochorenia matky: Chronické alebo akútne ochorenia matky môžu ovplyvniť vývoj plodu.
- Genetická predispozícia: Rodinná anamnéza výskytu genetických ochorení zvyšuje riziko.
- Životný štýl matky: Fajčenie, alkoholizmus, užívanie drog alebo veľmi zlá životospráva môžu mať negatívny vplyv.
- Environmentálne faktory: Rôzne druhy žiarenia, škodliviny v životnom prostredí alebo expozícia toxickým látkam.
V prípade hraničných výsledkov integrovaného skríningu alebo výsledkov hodných osobitnej pozornosti, lekár zaznamená príslušné poznámky do zdravotnej dokumentácie. Gynekológ následne prekonzultuje správu s tehotnou ženou a spoločne riešia ďalší postup starostlivosti.
Informovaný súhlas a autonómia pacientky
Lekár má zákonnú povinnosť informovať budúcu mamičku o možnostiach prenatálneho skríningu a zabezpečiť jeho čo najkvalitnejšie vykonanie. Účasť na akomkoľvek skríningu je však dobrovoľná. Vyšetrenia sa vykonajú len po dôkladnej konzultácii s lekárom a po získaní dokumentovaného a informovaného súhlasu tehotnej ženy. Budúca mamička má plnú autonómiu a sama sa slobodne rozhodne, či prijme alebo odmietne všetky, alebo len niektoré ponúkané vyšetrenia a postupy.
ACOG vysvetľuje: Prenatálne genetické testovanie
Skúsenosti s tehotenskými testami
Princípom domácich tehotenských testov, rovnako ako aj laboratórnych krvných testov na zistenie tehotenstva, je detekcia hormónu hCG (ľudský choriový gonadotropín). Tento hormón sa v tele ženy začína tvoriť približne 7 až 9 dní po oplodnení vajíčka, keď sa oplodnené vajíčko zahniezdi v stene maternice. Telo produkuje hCG, keď sa oplodnené vajíčko pripojí k stene maternice. K tomu dochádza približne šesť dní po oplodnení.
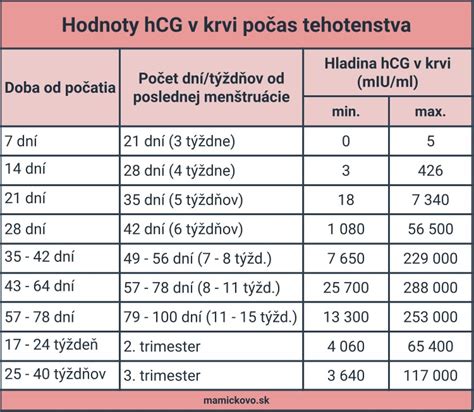
- Krvný test na hCG: Hladina hCG v krvi je citlivejšia a dokáže tehotenstvo rozpoznať skôr ako test z moču, zhruba 2-3 dni od zahniezdenia, teda 8-9 dní po oplodnení. Krvný test môže byť kvalitatívny (deteguje len prítomnosť hCG - „áno“/„nie“) alebo kvantitatívny (určuje presné množstvo hCG v krvi, tzv. beta hCG). Kvantitatívne testy môžu pomôcť pri zisťovaní problémov počas tehotenstva, ako je napríklad mimomaternicové tehotenstvo alebo hroziaci potrat, keď hladina hCG klesá v skorších fázach tehotenstva. Hladina hCG v prvom trimestri stúpa veľmi rýchlo a maximálnu koncentráciu dosahuje približne medzi 8. až 12. týždňom tehotenstva (až 300 000 IU/l). V treťom trimestri prirodzene klesá.
- Močový tehotenský test: Domáce tehotenské testy zisťujú prítomnosť hCG v moči. Aj keď sú pomerne presné (až 99 % pri správnom použití), v moči nemusí byť prítomnosť hormónu vždy jednoznačná, najmä v extrémne skorých štádiách tehotenstva. Výsledky sú presnejšie, ak sa test vykoná prvý deň po vynechaní menštruácie. Slabé čiarky na tehotenskom teste môžu byť niekedy interpretované nejednoznačne.
Môžu byť výsledky testov nepresné?
Áno, aj keď sú tehotenské testy, či už krvné alebo močové, vo všeobecnosti spoľahlivé, existujú situácie, kedy môžu byť výsledky skreslené alebo nepresné:
- Príliš skoré testovanie: Ak sa test vykoná príliš skoro po oplodnení, hladina hCG nemusí byť dostatočne vysoká na detekciu, čo môže viesť k falošne negatívnemu výsledku.
- Nesprávne použitie testu: Nedodržanie pokynov na použitie domáceho tehotenského testu (napr. nesprávne odobratie moču, zlé načasovanie odčítania výsledku) môže viesť k nepresným výsledkom.
- Falošne pozitívne výsledky: Vo veľmi zriedkavých prípadoch môže dôjsť k falošne pozitívnemu výsledku. To znamená, že test signalizuje tehotenstvo, aj keď žena nie je tehotná. Príčiny môžu byť rôzne, napríklad prítomnosť krvi alebo bielkovín v moči, užívanie niektorých liekov, alebo nedávne tehotenstvo či potrat. V niektorých prípadoch môže byť falošne pozitívny výsledok spôsobený aj produkciou hCG nádormi, hoci je to extrémne zriedkavé.
- Falošne negatívne výsledky: Ako už bolo spomenuté, najčastejšou príčinou je príliš skoré testovanie. Inými príčinami môžu byť riedenie moču (nadmerný príjem tekutín pred testom) alebo zriedkavé prípady, kedy plod rastie abnormálne, čo vedie k nižšej produkcii hCG.
- Vplyv iných látok: Niektoré zdroje uvádzajú, že výsledky môžu byť ovplyvnené aj prítomnosťou určitých látok v krvi, ako napríklad pri vyšetrení na TORCH infekcie alebo antifosfolipidový syndróm, hoci tento vplyv na samotný hCG test nie je bežne uvádzaný ako primárny faktor nepresnosti.
- Vplyv liekov: Niektoré lieky, najmä tie obsahujúce hCG (používané napríklad pri liečbe neplodnosti), môžu viesť k falošne pozitívnemu výsledku, ak sa test vykoná príliš skoro po ich podaní.

Dôležitosť lekárskej konzultácie
Napriek vysokej presnosti moderných tehotenských testov, ak žena pochybuje o výsledku, alebo ak má príznaky tehotenstva napriek negatívnemu výsledku, je vždy nevyhnutné kontaktovať lekára. Lekár môže vykonať citlivejšie testy, ultrazvukové vyšetrenie na potvrdenie tehotenstva a určenie jeho lokalizácie, a taktiež pomôže určiť príčinu prípadných nejasností alebo iných zdravotných ťažkostí. Vynechanie menštruácie, aj keď je jedným z prvých a najspoľahlivejších príznakov tehotenstva, môže byť niekedy spôsobené aj inými zdravotnými stavmi. Včasné testovanie a lekárska konzultácia sú kľúčové pre správnu diagnózu a včasnú prenatálnu starostlivosť.