Ochorenie aortálneho oblúka predstavuje stále vysokorizikovú chirurgickú výzvu, napriek významným pokrokom v chirurgickej a anestéziologickej starostlivosti. V posledných rokoch sa na liečbu týchto komplexných stavov, ktoré často postihujú starších polymorbídnych pacientov, vyvinul inovatívny prístup známy ako hybridná rekonštrukcia aorty. Táto metóda kombinuje výhody tradičnej otvorenej chirurgickej liečby s menej invazívnymi endovaskulárnymi technikami, čím sa otvárajú nové možnosti pre pacientov, ktorí by inak nemuseli byť vhodnými kandidátmi na štandardnú operáciu.
Úvod do Problem
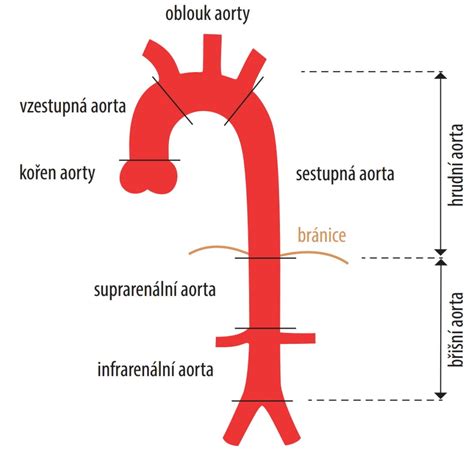
Disekcie a aneuryzmy aorty, najmä tie, ktoré postihujú aortálny oblúk (t. j. oblasť, kde sa aorta ohýba a odstupujú z nej hlavné cievy vedúce do mozgu a horných končatín), sú mimoriadne náročné na liečbu. Tradičná chirurgická liečba často vyžaduje otvorenie hrudníka s použitím mimotelového obehu a hypotermie, čo so sebou nesie značné riziko, najmä u starších pacientov s pridruženými zdravotnými problémami (kardiovaskulárne, neurologické či pľúcne komorbidity). Hoci pokroky ako technika "frozen elephant trunk" zlepšili výsledky otvorenej liečby, mortality a neurologické komplikácie stále nie sú zanedbateľné.
Príchod transkatétrovej endovaskulárnej liečby aorty (TEVAR) viedol k vývoju kombinovaného chirurgicko-endovaskulárneho prístupu. Cieľom hybridnej rekonštrukcie je obísť alebo minimalizovať potrebu hlbokej hypotermie a cirkulačného zástavu, čím sa znižujú riziká spojené s tradičnou otvorenou chirurgiou.
Vetvy aorty | Corporis
Koncept Hybridnej Rekonštrukcie Aorty
Hybridná rekonštrukcia aorty je v podstate chirurgické "debranching" (odbočenie) supraaortálnych ciev, ktoré vytvára proximálnu pristávaciu zónu pre následné zavedenie endovaskulárneho stentu alebo endograftu (TEVAR). Tento prístup umožňuje liečbu ochorení aorty, ktoré zasahujú do oblúka, a to bez potreby zastavenia srdca a pri zachovaní prietoku krvi do mozgu a horných končatín.
Hlavnou myšlienkou je vytvoriť chirurgické spojenia z vzostupnej aorty k hlavným cievam odstupujúcim z aortálneho oblúka (truncus brachiocephalicus, ľavá karotická artéria a ľavá podkľúčna artéria). Tieto "bypassy" slúžia ako nový, bezpečný vstupný bod pre endograft, ktorý sa následne zavedie do aortálneho oblúka a prekryje postihnuté miesto.
Typológia Hybridných Techník
Klasifikácia hybridných rekonštrukcií aorty, ako ju opísali Bavaria a kolegovia, závisí od anatómie aortálneho oblúka a potrebných pristávacích zón pre TEVAR. Rozlišujú sa dva hlavné typy:
Typ I Hybridného Debranchingu Aortálneho Oblúka
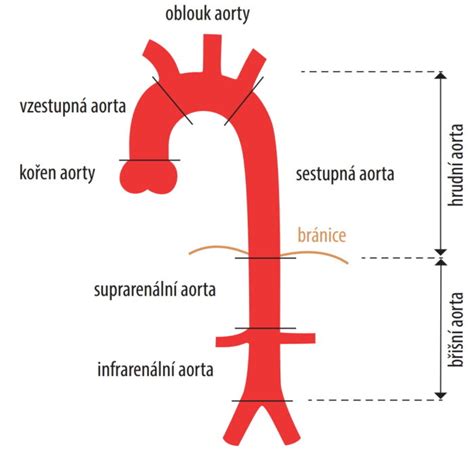
Tento typ procedúry sa vykonáva vtedy, ak sú prítomné adekvátne proximálne pristávacie zóny na vzostupnej aorte (zóna 0) a distálne zóny 3 a 4 na zostupnej aorte. Ideálna proximálna pristávacia zóna na vzostupnej aorte by mala mať priemer menší ako 3,7 cm, dĺžku aspoň 6 cm od sinotubulárneho spojenia a nesmie obsahovať významné aterosklerotické pláty alebo iné defekty.
Pri type I hybridného debranchingu sa supraaortálne cievy (truncus brachiocephalicus, ľavá karotická artéria a ľavá podkľúčna artéria) chirurgicky "odpojujú" od pôvodnej aorty a pripájajú sa k proximálnej časti bifurkovaného alebo trifurkovaného Dacronového graftu, ktorý je našitý na vzostupnú aortu. Následne sa zavedie stentgraft do aortálneho oblúka, ktorý sa ukotví v novo vytvorenej zóne 0 na vzostupnej aorte.
Postup:
- Heparinizácia pacienta: Cieľom je dosiahnuť aktivovaný čas koagulácie nad 250 sekúnd.
- Stabilizácia krvného tlaku: Dosiahnutie stredného krvného tlaku okolo 80 mmHg pomocou farmakologickej terapie alebo ventrikulárneho pace-makingu.
- Prerušenie prietoku: Aorta sa tangenciálne svorkuje pomocou bočnej svorky.
- Anastomóza graftu: Proximalna časť bi- alebo trifurkavanej Dacronovej protézy sa našije na aortu. Poloha pre túto anastomózu sa starostlivo vyberá na základe predoperačných CT skenov, aby sa predišlo aterosklerotickým plátom a zabezpečila sa dostatočná pristávacia zóna pre TEVAR.
- Pripojenie ciev: Jednotlivé ramená graftu sa postupne pripájajú k proximálnym častiam ľavej podkľúčne artérie, ľavej karotickej artérie a truncus brachiocephalicus.
- Reinforcement proximálnej aorty: Často sa vykonáva dodatočné spevnenie proximálnej aorty v mieste plánovanej inštalácie stentgraftu.
Typ II Hybridného Debranchingu Aortálneho Oblúka
Typ II hybridného debranchingu sa používa v prípadoch, keď vzostupná aorta neposkytuje dostatočnú proximálnu pristávaciu zónu (zóna 0), ale existuje adekvátna distálna pristávacia zóna (zóna 3/zóna 4). V tomto scenári je potrebné nielen odbočenie epiaortálnych ciev, ale aj náhrada časti vzostupnej aorty.
Postup:
- Zavedenie mimotelového obehu: Pacient je pripojený na mimotelový obeh. Môže byť použitá axilárna alebo vzostupná aortálna kanylácia. Axilárna kanylácia umožňuje predĺženie náhrady vzostupnej aorty distálnejšie a zabezpečuje anterográdnu mozgovú perfúziu v prípade potreby krátkodobého cirkulačného zástavu.
- Náhrada vzostupnej aorty: Vzostupná aorta sa nahradí priamou Dacronovou trubicovou protézou s vopred našitým bi- alebo trifurkavovaným graftom na jej proximálnom konci.
- Debranching epiaortálnych ciev: Epiaortálne cievy sa odbočia individuálne, podobne ako pri type I. Ak je potrebná konkomitantná chirurgická liečba (napr. náhrada aortálnej chlopne alebo koronárny bypass), vykonáva sa ako prvá.
Chirurgická Technika a Detaily Procedúry
Pri oboch typoch hybridnej rekonštrukcie sa štandardne používa celková anestézia s neinvazívnym monitorovaním cerebrálnej oxygenácie pomocou spektroskopie blízkeho infračerveného žiarenia (NIRS). Prístup je zvyčajne cez mediálnu sternotómiu, ale možná je aj mini-sternotómia.
Špecifické Aspekty:
- Umiestnenie graftu: Vstup 2 až 4 ramenného graftu by mal byť nad sinotubulárnym spojením, aby sa umožnila dlhšia pristávacia zóna. Ramená graftu by mali byť orientované anterolaterálne. Otvorenie pravej pleurálnej dutiny môže poskytnúť viac priestoru pre manipuláciu s ramenami graftu a zabrániť ich zalomeniu.
- Liečba ľavej podkľúčne artérie: Vzhľadom na jej polohu a často fragilnejšiu štruktúru môže byť pripojenie ľavej podkľúčne artérie náročné. V niektorých prípadoch sa odporúča preemptívny bypass z karotickej artérie na podkľúčne artériu. Alternatívou je jej ligácia alebo endovaskulárna oklúzia, prípadne obetovanie bez náhrady, ak stentgraft zabezpečí dostatočné tesnenie.
- Rádiopácke značky: Na presné umiestnenie stentgraftu počas endovaskulárneho zákroku sa používajú rádiopácke značky, ktoré označujú proximálny a distálny koniec Dacronového graftu alebo spevnenia vzostupnej aorty a tiež pôvod ramien graftov.
Endovaskulárny Krok (TEVAR)
Endovaskulárna časť procedúry (TEVAR) sa zvyčajne vykonáva ako druhá fáza. V minulosti sa tento krok odďaľoval o 15 až 30 dní, aby sa pacient zotavil z chirurgického zákroku. Avšak po zaznamenaní prípadu náhlej smrti pacienta čakajúceho na druhú fázu, sa TEVAR v súčasnosti zvyčajne implantuje 1 až 2 dni po chirurgickom zákroku, ak je neurologický a hemodynamický stav pacienta stabilný.
V prípade nedostatočného periférneho prístupu sa stentgraft môže implantovať počas chirurgického zákroku (jednofázový postup) priamo cez vzostupnú aortu.
Postup TEVAR:
- Anestézia: Zvyčajne celková anestézia v angiografickej miestnosti.
- Prístup: Cez femorálnu artériu alebo cez špeciálny "slave conduit" (nevyužitý vývod z debranching graftu).
- Stabilizácia: Použitie ventrikulárneho pace-makingu na docielenie dočasnej hypotenzie pre presné umiestnenie endograftu. Špeciálny vodiaci drôt zavedený do apexu ľavej komory pomáha stabilizovať endograft.
- Umiestnenie: Rádiopácke značky pomáhajú presne identifikovať optimálnu pristávaciu zónu.
- Oklúzny balónik: Používa sa na lepšie prispôsobenie proximálnej časti TEVARu aortálnej anatómii.
- Cerebrospinálna drenáž: Pred TEVARom sa v prípade predchádzajúceho aneuryzmatu brušnej aorty alebo neprepatej ľavej podkľúčne artérie zavádza drenáž mozgovomieškového moku.
Po zákroku pacienti podstupujú sériu kontrolných CT skenov pred prepustením a následne v pravidelných intervaloch.
Výsledky a Skúsenosti
Štúdia zahŕňajúca 112 pacientov s ochorením aortálneho oblúka ukázala, že hybridný prístup bol preferovaný u 38 (33.9%) pacientov s vysokým chirurgickým rizikom. Z týchto pacientov podstúpilo 21 (55%) typ I a 17 (45%) typ II hybridného debranchingu. Aortálne patológie zahŕňali aneuryzmy (78%), falošné lumen po disekcii typu A (14%) a penetrujúce aortálne ulcerácie (8%).
Kľúčové výsledky:
- Nulová intraoperačná mortalita: V žiadnom prípade nedošlo k úmrtiu počas operácie.
- Neurologické udalosti: 30-dňová/nemocničná miera nežiaducich neurologických udalostí bola 3% pre menšiu cievnu mozgovú príhodu, bez trvalého neurologického deficitu. Neboli zaznamenané prípady trvalej paraplégie/paraparézy.
- Úspešnosť TEVAR: V 100% prípadov bol endovaskulárny krok úspešný.
- Endoleak: Miera typu Ia endoleaku bola 0%.
- Komplikácie:
- V skupine typu I došlo k jednému úmrtiu doma počas čakania na endovaskulárny zákrok. Ďalší pacient vyvinul disekciu vzostupnej aorty a iný pacient pseudoaneuryzmu v mieste debranchingu.
- V skupine typu II bola zaznamenaná uzáver ľavej karotickej artérie pri follow-up u jedného pacienta, bez klinických prejavov.
- Jednému pacientovi sa v perioperačnom období vyskytla trombóza axilárnej žily, ktorá sa po liečbe riešila.
Výhody a Nevýhody
Výhody:
- Znížené riziko: Vyhýbanie sa hlbokej hypotermii a cirkulačnému zástavu znižuje riziko multiorgánového zlyhania a neurologických komplikácií, najmä u vysoko rizikových pacientov.
- Menej invazívny prístup: Kombinácia otvorených a endovaskulárnych techník umožňuje liečbu komplexných lézií s menšou invazivitou ako tradičná otvorená chirurgia.
- Rýchlejšia rekonvalescencia: Menej invazívna povaha zákroku často vedie k rýchlejšiemu zotaveniu pacienta.
- Široká aplikovateľnosť: Umožňuje liečbu pacientov, ktorí by neboli vhodnými kandidátmi na konvenčnú chirurgiu z dôvodu polymorbidít.
Nevýhody a Riziká:
- Zostávajúce riziká: Aj napriek hybridnému prístupu stále existuje riziko neurologických komplikácií, krvácania, infekcie a problémov spojených s endovaskulárnym zákrokom (napr. endoleak, disekcia, trombóza).
- Technická náročnosť: Procedúra vyžaduje skúsený multidisciplinárny tím (kardiochirurgovia, endovaskulárni špecialisti, anestéziológovia).
- Potreba dlhodobého sledovania: Pacienti vyžadujú pravidelné sledovanie pomocou zobrazovacích metód na detekciu možných neskorých komplikácií.
- Výber pacienta a techniky: Správny výber medzi typom I a typom II hybridného debranchingu, ako aj celková liečebná stratégia, sú kľúčové a závisia od individuálnych anatomických a klinických charakteristík pacienta.
Záver
Hybridná rekonštrukcia aorty predstavuje cennú a život zachraňujúcu možnosť pre liečbu aneuryziem a disekcií aortálneho oblúka u pacientov s vysokým chirurgickým rizikom. Kombinácia chirurgického odbočenia ciev s následným endovaskulárnym prekrytím umožňuje minimalizovať riziká spojené s tradičnou otvorenou chirurgiou a zároveň efektívne riešiť komplexné patológie aorty. Správna diagnostika a starostlivý výber pacienta a vhodnej hybridnej techniky sú nevyhnutné pre dosiahnutie optimálnych výsledkov. S rastúcimi skúsenosťami a technologickým pokrokom sa očakáva ďalšie zlepšenie výsledkov a rozšírenie indikácií pre tento inovatívny prístup.
Dôležitosť včasnej diagnostiky ochorení aorty nemožno podceňovať. Symptómy ako ostrá bolesť na hrudníku, chrbte alebo bruchu, vystreľujúca bolesť, chrapot, dýchavičnosť, búšenie srdca, vysoký či nízky krvný tlak, opuchy alebo poruchy vedomia si vyžadujú okamžité lekárske vyšetrenie. Včasné odhalenie a správne zvolená liečebná stratégia, vrátane hybridných techník, sú kľúčové pre zlepšenie prognózy a prežitia pacientov s týmito závažnými ochoreniami.
tags: #hybridna #rekonstrukcia #aorty